発達障害とは、脳の機能に先天的に何らかの不全があるために起きる障害で、年齢相応の発達が見られなかったり、スキルが獲得できないことで起き、通常は低年齢の発達時期において発症します。発達障害とは①広汎性発達障害(PDD)、②学習障害(LD)、③注意欠陥多動性障害(ADHD)の3つに分類されます。発達障害の原因は未だ判明していませんが、何らかの遺伝的要因と、様々な環境要因とが複雑に影響し合って発症するのではないかと考えられています。環境要因として「食生活の要因」も挙げられるため、当院では栄養学的なアプローチを基軸に指導しています。
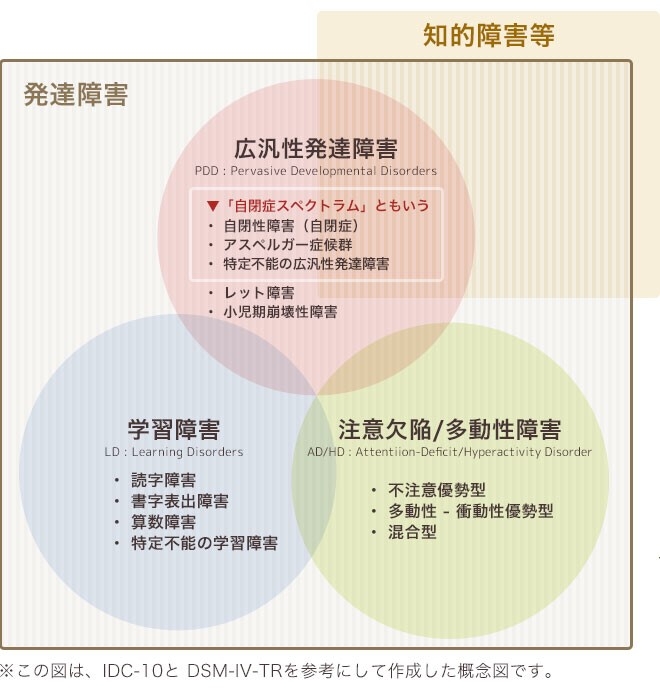
【発達障害の特長】
- 広汎性発達障害(PDD)-
自閉症スペクトラム(ASD)や広汎性発達障害に含まれるグループについては、脳機能の障害により、症状が引き起こされると言われています。その理由として、脳内のネットワークの連結機能が上手く働かないために、機能が低下していることが考えられます。脳内の以下の部位に異常が起きたり、働きが弱かったりすると、人の表情や感情が理解できなくなります。
・扁桃体…人の表情を認識し、感情を読み取る部位
・紡錘状回…人の顔を認識する部位
・上側頭溝…人の目や口などの部位の動きを認識する部位
・前頭葉…ミラーニューロンという神経があり、人に対する「共感」の感情に関わる部位
・小脳…平衡感覚や強調運動に関わるが、感情や認知にも影響を与える部位
この他、脳内物質に異常があるという報告があります。オキシトシンやセロトニン、血中グルタミン酸の異常があるといった研究報告があります。
- 学習障害(LD)-
学習障害の症状を引き起こす脳機能障害としては、中枢神経のトラブルが挙げられます。脳は情報処理や記憶を担っている器官であり、文字を書いたり計算をしたりといった学習には、これらの働きが重要です。中枢神経は脳や脊髄、体の様々な部位に働きを指令していますが、このトラブルが学習の困難を引き起こすとも考えられています。
・読字障害(ディスレクシア)…読みの困難
・書字表出障害(ディスグラフィア)…書きの困難
・算数障害(ディスカリキュリア)…算数、推論の困難
苦手分野以外の知的能力に問題が見られないケースが多く、学習障害は発達障害の中でも判断が難しくなっています。
- 注意欠陥多動性障害(ADHD)-
注意欠陥多動性障害は、複数の関連遺伝子を素因とし、特有の脳機能の偏りを引き起こして、症状に繋がるのではないかと言われています。近年の研究から、ADHDの人は行動をコントールしている前頭前野の働きに偏りがあるのではないかと考えられています。前頭葉は物事を整理したり論理的に考える働きを担い、注意を持続させたり行動のコントロールを行います。前頭葉が働くためには、神経伝達物質のドーパミンが必要ですが、ADHDの場合、このドーパミンやノルアドレナリンが不足気味で神経伝達物質の機能が十分に発揮されないために「多動」「衝動」「不注意」の3つの特長が現れます。前頭葉の働きが弱く思考が妨げられると、五感からの刺激を敏感に感じ取ってしまい、感覚を過剰に感じてしまう傾向にあります。
発達障害は、医学的には脳機能障害に分類されます。
【発達障害における栄養学的アプローチ】
発達障害は脳機能障害であり、何らかの複合的な要因で脳内の働きに障害が現れて発症します。先天的な要因も複雑に絡んでいますが、脳に不足している栄養素を的確に補完し、脳内の神経細胞を賦活させ、神経伝達物質やホルモンバランスを整えながら、生体機能の活性化を図ったことで改善されたケースは沢山あります。発達障害の「療育」の中には「食育」もそのひとつとして考えられています。
① PRA毛髪検査から不足している栄養素を確認し、その補完と食生活を改める。
⇒ 体の様々な状態や傾向を数値で捉えることができる検診システムです。内臓系、精神系、脳神経系、ストレスや自律神経、栄養素の過不足まで判定可能です。発達障害の場合には、カゼインやグルテンの不耐を調べることにより、その影響の度合いも確認します。
② 食事指導と併せて必要なサプリメントを摂取する。
⇒ <ポイント№1>脳内環境を整える
脳の神経細胞に栄養を与え、神経伝達物質であるアセチルコリンの材料となるK・リゾレシチン(リン脂質)を補うことにより、脳内神経の環境を整えます。摂取15分後から脳内のドーパミンの集積やアルファ波が発生するので、集中力や記憶力が向上したり、頭が冴える、多幸感が現れるなどの体感があり、即効性が期待できます。また細胞間の情報ネットワークを司る糖鎖、神経の興奮を鎮めたり気持ちを落ち着かせるGABA、脳内の血流を改善させるDHA/EPAなどが有効です。
⇒ <ポイント№2>腸内環境を整える
腸内環境のバランスが崩れ、悪玉菌が優勢になった場合、腸内には悪玉菌による多数の有害物質が発生します。それらの有害物質が腸壁を通って血管に侵入し、全身をめぐり脳に届き、多大なダメージを受けることになります。発達障害の方の多くが、腸内環境が悪いケースが多く、食生活の改善と共に乳酸菌や乳酸菌生産物質などの腸内を改善する栄養素を補完することが有効です。
③ カゼイン、グルテンの除去
⇒ <カゼイン除去の必要性>
発達障害の要因として、乳製品に含まれるカゼイン(たんぱく質)が未消化のまま血中に入り、脳に到達して脳内の受容体であるレセプターと結合することで「カゾモルフィン」という麻薬様物質に変化することが判明しています。これが原因物質となり、うつ、適応障害、広汎性発達障害、自閉症、アスペルガ―症候群、ADHD、統合失調症などの精神疾患が引き起こされるケースが、世界中で報告さ
れています。
⇒ <グルテン除去の必要性>
小麦に含まれるグルテン(たんぱく質)は、粘り気や弾力を与える特長があり、麺類やパンの生地に含まれ、私たちが日常的に食する食べ物の中に存在しています。グルテンは強い中毒性があることが問題視されており、慢性的に摂取していると、グルテンの中の「グリアジン」という成分に過剰に反応し、腹部の膨張感や消化不良、腸の炎症を引き起こします。重度の場合には「セリアック病」を発
症し、腸内において栄養が吸収できなくなる場合があります。腸内環境を改善するためにも、グルテンを除去することが賢明です。
ナチュラルクリニック代々木 ※クリニックニュース Vol.37 掲載記事