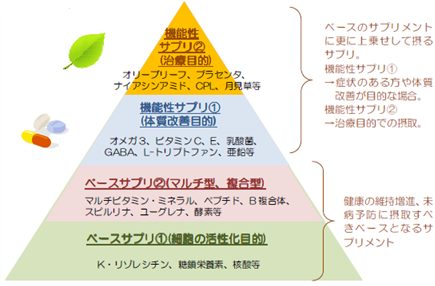
様々なメーカーから色々なサプリメントが販売され、手軽に購入できるようになりましたが、逆に同じ種類の製品でもどれを選んだら良いのか判りにくい世の中です。CMや広告に惑わされず、安心安全で、有効なサプリメントを選びましょう。
【POINT1】天然か合成かチェック
一般的には合成成分よりも天然由来の成分が好ましく、食事に近い状態であり、吸収が穏やかで効き目が長持ちする傾向にありますが、価格は高価となります。一方、合成原料は安くて高濃度といった特長があります。コスト面、利用効率面を考えて選択しましょう。
【POINT2】添加物の少ない製品を選びましょう
サプリメントは食事と同じように毎日摂取するので、出来る限り添加物の少ない製品を選びましょう。飲みやすく小さい粒であったり、きれいな色や香りをしていたり、賞味期限が長い製品は「増粘剤」「合成着色料」「人工香料」「合成保存料」などが添加されています。逆に賞味期限が短い製品は添加物が少ない傾向にあります。
【POINT3】加工方法が適切であること
栄養素は一般的に、熱に弱い特長があり、熱を加えて固めると成分が失われてしまうものが殆どです。だからといって、「低温処理製法」は手間とコストがかかるため、熱処理を採用して安いコストで作る製品が、市場
では多く出回っています。こういった製品は効果も余り期待できません。
【POINT4】含有成分量をチェック
同じサプリメントの種類でも、どの位の有効成分が含有しているのかをチェックしましょう。A社の1粒当たりの含有量が、B社の場合20粒相当といった場合もあります。粒が多い分、栄養素よりも添加物を多く摂る結果となってしまいます。
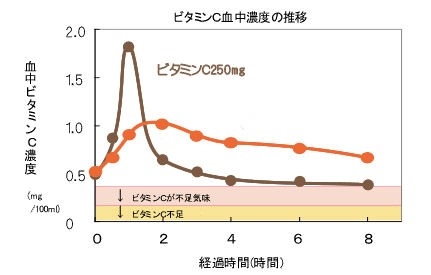
※この他にも、同じ栄養素であっても特殊な製法や素材によって、効果性に違いがある製品もあります。例えば、一般市場で流通しているビタミンCは、摂取後1~2時間で体外へ排出されますが、体内に長時間留まるように加工された特殊なビタミンCもあります。このように効果性を重視しエビデンスや治験例が整っているサプリメントは、医療機関で治療用として採用されています。
ナチュラルクリニック代々木 ※クリニックニュース Vol.17 掲載記事